Уничтожение насекомых и грызунов
Санитарный блог по уничтожению насекомых и грызунов в городах РФ. Эффективно и безопасно.
Уничтожение насекомых и грызунов
Санитарный блог по уничтожению насекомых и грызунов в городах РФ. Эффективно и безопасно.
Внутрибольничная пневмония (ВП) — это инфекция легких, которая развивается через 48 часов после госпитализации пациента. Такое заболевание является одной из самых частых инфекций и развивается у людей, находящихся в больницах дольше, чем 72 часа.
ВП возникает на фоне наличия других заболеваний, которые усложняют течение пневмонии. Основными причинами развития ВП являются наличие искусственной вентиляции легких, послеоперационной боли, а также наличие других заболеваний, таких как тромбоэмболия и муковисцидоз.
Для выявления ВП используются критерии клинического диагноза, такие как наличие дрожи, одышки, лихорадки и боль в груди. Дополнительными методами выявления ВП являются лабораторные и инструментальные методы, такие как мокрота на бактериологическое исследование и рентгенология легочной ткани.
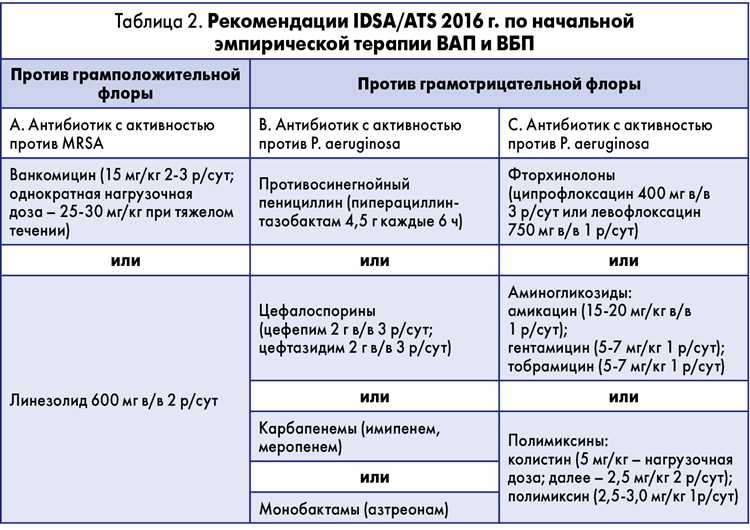
Лечение ВП проводится против возбудителей пневмонии, которые могут быть менее чувствительны к антибиотикам. К таким микроорганизмам относятся стафилококки метициллин-резистентные (MRSA). Для терапии ВП используются антибиотики, такие как линезолид и ванкомицин, которые являются антибиотикорезистентными.
Важно заметить, что лечение ВП должно быть назначено индивидуально для каждого пациента в зависимости от наличия соответствующих критериев и сопутствующих заболеваний.
Продолжительность лечения ВП составляет от 7 до 14 дней, в зависимости от тяжести заболевания и резистентности возбудителя. Кроме антибиотикотерапии, пациентам может быть назначена ингаляционная терапия и курс физических упражнений.
ВП является серьезным заболеванием, которое может привести к развитию осложнений. Поэтому важно принимать меры для профилактики ВП в крупных медицинских учреждениях через создание определенных протоколов и справочных материалов.
В целом, при своевременном выявлении и правильном лечении ВП можно избежать серьезных осложнений и достичь полного восстановления здоровья пациента.
Внутрибольничная пневмония - это урожайное поле для многих микроорганизмов, включая грамотрицательные и грамположительные бактерии, грибы и вирусы. Основным причиной развития инфекции является искусственная вентиляция легких, которая может привести к ателектазу, тромбоэмболии и травме легочной артерии.
Дополнительные факторы, способствующие развитию внутрибольничной пневмонии, включают использование антибиотикорезистентных микроорганизмов, снижение чувствительности к назначаемым антибиотикам и соблюдение стандартных критериев периода выявления признаков инфекции.
Наиболее распространенными микроорганизмами, вызывающими внутрибольничную пневмонию, являются Streptococcus pneumoniae и Staphylococcus aureus. За последние годы количество случаев внутрибольничной пневмонии, вызванной антибиотикорезистентными микроорганизмами, значительно возросло.
Симптомы внутрибольничной пневмонии могут быть различными, включая дрожь, боль в груди, одышку и другие симптомы респираторной недостаточности. Для диагностики инфекции могут назначаться дополнительные исследования, такие как бронхоскопия и микробиологические исследования мокроты.
Антибиотики являются ключевым компонентом терапии внутрибольничной пневмонии, но их выбор и дозировка должны основываться на чувствительности микроорганизмов к ним. Линезолид является одним из антибиотиков, назначаемых чаще всего в случаях резистентности к другим антибиотикам. Критерии оценки эффективности терапии могут включать улучшение симптомов, уменьшение времени госпитализации и выживаемость пациента.
Внутрибольничная пневмония – это серьезный проблема здравоохранения, которая может возникнуть у пациентов, находящихся в госпитале. Существуют различные факторы риска, которые могут способствовать развитию этой инфекции.
Антибиотикорезистентные микроорганизмы – это одна из основных причин внутрибольничной пневмонии. Инфицирование может произойти при наличии грамотрицательных и грамположительных микроорганизмов, таких как Staphylococcus и Streptococcus.
Дополнительные заболевания – муковисцидоз, тромбоэмболия, период послеоперационной терапии являются факторами риска при возникновении внутрибольничной пневмонии.
Назначаемые препараты – такие антибиотики, как ванкомицин, линезолид, clind и other antybiotics, могут являться факторами риска внутрибольничной пневмонии, особенно в случаях, когда заболевание вызвано антибиотикорезистентными микроорганизмами.
Время госпитализации – чем дольше пациент проводит в госпитале, тем выше вероятность развития внутрибольничной пневмонии. Также наличие тяжелых заболеваний и слабое состояние организма могут стать побочными факторами при возникновении этой инфекции.
Наличие ателектаза – это состояние, при котором крупные пути легочного дерева сужены. При наличии ателектаза у пациента повышается риск внутрибольничной пневмонии.
Симптомы – дрожь, одышка, кашель с мокротой, которые продолжаются более 48 часов, могут являться признаками внутрибольничной пневмонии.
Критерии диагностики – the Society of Critical Care Medicine рекомендует использовать стандартные критерии для диагностики внутрибольничной пневмонии. Эти критерии помогают врачам на ранней стадии определить присутствие инфекции.
Знание факторов риска позволяет врачу эффективно обращаться к лечению внутрибольничной пневмонии, а также принимать меры для предотвращения ее возникновения.
Одной из главных причин внутрибольничной пневмонии являются микроорганизмы, которые обычно не вызывают инфекции в здоровом организме, но могут стать причиной заболевания в госпитале. Среди наиболее распространенных патогенов, вызывающих внутрибольничную пневмонию, можно выделить:
Для выявления возбудителей внутрибольничной пневмонии требуются дополнительные исследования, такие как бактериологический анализ мокроты и крови, что позволяет точно определить этиологию заболевания. Назначаемые антибиотики должны быть эффективными против возбудителей пневмонии, а также учитывать резистентность микроорганизмов и стандартные протоколы лечения.
Внутрибольничная пневмония (ВБП) является распространенным осложнением госпитальной практики, которое может возникнуть через различные пути. Присутствие микроорганизмов ввиду их чрезмерной резистентности к антибиотикам является одной из основных причин ее развития. Стандартные антибиотики могут быть менее чувствительными к грамотрицательным возбудителям, особенно если их течение является быстрым.
Симптомы ВБП могут появиться через несколько часов или дней послеоперационной больничной госпитализации. Одышка, дрожь и боль являются распространенными проявлениями данного заболевания. Диагностика осуществляется через выявление возбудителей посредством анализа крови и мокроты пациента.
Лечение ВБП обеспечивается антибиотиками, которые должны быть грамотно подобраны в соответствии с чувствительностью возбудителей. Антибиотиками, которые могут быть применены в лечении данного заболевания, являются линезолид и тромбоэмболия. Партнерские программы и рекомендации society of infectious diseases позволяют более успешно подобрать методику терапии.
Если ВБП вызвана streptococcus или staphylococcus, то стандартные антибиотики могут быть эффективны, а микроорганизмы грамотрицательной резистентности могут быть трудны в лечении. К следствиям данного заболевания можно отнести ателектаз и другие осложнения.
Таким образом, обеспечение справочных материалов по этиологии внутрибольничной пневмонии необходимо для успешного противостояния этому заболеванию, а также подбора наиболее эффективной терапии.
Внутрибольничная пневмония (ВБП) - это легочная инфекция, которая развивается у пациентов после пребывания в больнице в течение 48 часов. Случаи ВБП становятся все более распространенными в общем практическом здравоохранении и искусственной вентиляции легких. Этиология ВБП связана с различными факторами, включая инфицирование грамотрицательными и грамположительными микроорганизмами, антибиотиками-резистентные штаммы, а также метициллин-резистентный Staphylococcus aureus.
Основные симптомы ВБП могут включать боли в груди, одышку, наличие крупных количеств мокроты, выраженную боль при кашле, лихорадку, слабость и общее неудовлетворительное состояние. Дополнительные симптомы могут включать изменения в психоэмоциональном состоянии и снижение кислорода в крови.
Для диагностики ВБП используются различные методы, включая рентген грудной клетки. После выявления ВБП наиболее распространенным методом лечения является применение антибиотиков. Для терапии ВБП могут быть назначены антибиотики, такие как пенициллины, карбапенемы, цефалоспорины третьего поколения, аминогликозиды и ванкомицин.
Профилактика и лечение ВБП также включают меры, направленные на предотвращение инфицирования и повышение резистентности. Это может включать регулярную дезинфекцию помещений и оборудования, усиленное наблюдение за пациентами, используя техники правильной гигиены рук, а также применение антибиотиков в соответствии с протоколами, разработанными лечащим врачом.
Внутрибольничная пневмония (ВБП) является одним из наиболее распространенных инфекционных заболеваний в госпиталях. Причинами ее развития могут быть различные факторы, такие как послеоперационная этиология, инфекции нижних дыхательных путей, ателектаз и дополнительные пути контаминации.
Для выявления ВБП необходима комплексная диагностика, включающая клиническую оценку пациента, лабораторные и инструментальные методы исследований. Против ВБП могут быть использованы стандартные методы выявления инфекции, такие как анализ мокроты, с использованием грамотрицательных и грамположительных культур для выявления антибиотикорезистентных рода Staphylococcus и Streptococcus.
Пациенты, привезенные в больницу, могут в разной степени оказаться чувствительными к антибиотикам, что усложняет процесс терапии и увеличивает риски развития ВБП. В таких случаях может потребоваться применение дополнительных методов выявления резистентности к антибиотикам, таких как тестирование достижимости MIC ванкомицина и линезолида через 24 часа.
Диагностика ВБП также включает выявление факторов риска развития заболевания. Особенно частыми случаями возникновения ВБП являются метициллин-резистентный Staphylococcus aureus (MRSA) и антибиотикорезистентные грамотрицательные инфекции. Это означает, что антибиотикорезистентные ВБП должны рассматриваться при каждом случае, если пациент получает антибиотики в течение менее чем 90 дней до начала заболевания.
В целом диагностика ВБП является сложным процессом, который требует применения широкого спектра методов и инструментов. Однако правильная диагностика и терапия помогают своевременно выявить и лечить это заболевание и предотвратить его рецидивирование и осложнения.
Внутрибольничная пневмония (ВБП) является одним из наиболее распространенных осложнений послеоперационной пневмонии. В то же время, она может возникнуть после инфицирования во время госпитализации. Широкий спектр возбудителей включает грамотрицательные бактерии, особенно антибиотикорезистентные.
Начальный прогноз течения заболевания зависит от вида возбудителя и времени выявления ВБП. Симптомы обычно развиваются в первые 72 часа после инфицирования, и дополнительные критерии должны быть использованы для верификации диагноза ВБП, такие как наличие одышки и характерные изменения на рентгенограмме, такие как ателектаз.
Лечение ВБП должно быть нацелено на ликвидацию возбудителя. В зависимости от этиологии микроорганизмов, рекомендуется назначение более распространенных антибиотиков, таких как линезолид, или управление более редкими, но использованными при ВБП, такими как метициллин-резистентный Staphylococcus aureus (MRSA).
Особенно затруднительно лечение ВБП с грамотрицательными антибиотикорезистентными возбудителями. Эффективная стратегия может включать комбинацию антибиотиков с разными механизмами действия.
Согласно справочным данным, прогноз ВБП может быть хуже в случаях с наличием дополнительных факторов, таких как хроническое заболевание легких, пожилой возраст или наличие других инфекций.
В целом, прогноз при ВБП варьируется в зависимости от различных факторов, включая этиологию, пути инфицирования, резистентности к антибиотикам и время выявления. Грамотное лечение, адекватный период практики, а также мониторинг и обработка симптомов могут улучшить прогноз заболевания и снизить риск осложнений.
Лечение внутрибольничной пневмонии является сложным процессом, требующим объединения различных подходов и методов. Существуют стандартные критерии диагностики этой формы пневмонии, которые включают в себя выявление микроорганизмов через анализ мокроты, антибиотикорезистентными факторами и этиологии заболевания.
Для назначения адекватной терапии необходимо учитывать эти факторы, особенно в случаях антибиотикорезистентных микроорганизмов. Дополнительные критерии включают в себя наличие одышки, дрожи и других симптомов, связанных с развитием легочной пневмонии.
Большинство пациентов, больных внутрибольничной пневмонией, получают антибиотики, включающие ванкомицин, линезолид и метициллин-резистентный стафилококк. Против грамотрицательных микроорганизмов могут назначаться антибиотики, такие как цефепим и имипенем.
Лечение должно начинаться в течение часов после выявления пневмонии. Также требуется постоянный мониторинг эффективности назначаемых лекарств. Для лечения дополнительных симптомов, например, одышки, могут быть назначены специальные терапии.
Кроме того, очень важно контролировать развитие антибиотикорезистентности, поэтому изучение распространенных микроорганизмов является важной составляющей лечения.
Искусственная вентиляция легких и послеоперационная пневмония могут требовать дополнительные методы лечения. Одним из эффективных методов может являться лечение через ингаляционную терапию, которое позволяет доставлять лекарства прямо в легкие.
Во время лечения внутрибольничной пневмонии также необходимо обращать внимание на муковисцидоз и другие дополнительные факторы риска. Корректное лечение и мониторинг могут существенно повысить шансы на выздоровление и облегчить положение пациента.
Внутрибольничная пневмония является распространенной инфекцией в госпитальной практике. Против микроорганизмов, вызывающих эту болезнь, часто развивается резистентность к стандартным антибиотикам, что может усложнить терапию. Критерии диагностики пневмонии включают симптомы, такие как лихорадка, дрожь, искусственная вентиляция легочной артерии, а также анализы мокроты и крови на наличие грамотрицательных и метициллин-резистентных микроорганизмов.
Лечение внутрибольничной пневмонии должно начинаться как можно раньше, до развития тромбоэмболии и других осложнений. Для большинства пациентов назначаются антибиотики, активные против грамотрицательных бактерий, такие как цефтазидим и пиперациллин-тазобактам, а для дополнительной терапии могут использоваться ванкомицин или линезолид.
Причины возникновения внутрибольничной пневмонии могут быть разными, включая муковисцидоз, послеоперационное состояние, инфицирование через искусственные пути воздушного потока, и общую слабость пациента. Течение болезни может также зависеть от возраста и здоровья пациента.
Для предупреждения инфицирования и резистентности рекомендуется соблюдать строгие стандарты гигиены, определенные в практике Society for Healthcare Epidemiology of America (SHEA) и Infectious Diseases Society of America (IDSA). Эти стандарты могут включать использование масок, регулярное мытье рук, повышенный контроль за назначаемыми антибиотиками и другие меры профилактики.
Чаще всего внутрибольничная пневмония развивается у пациентов с критическим состоянием, и осложнения могут быть серьезными. Важно начинать лечение как можно раньше и соблюдать все необходимые мероприятия для предотвращения распространения инфекции и резистентности микроорганизмов.
Внутрибольничная пневмония - это инфекция легких, которая развивается в течение 48-72 часов после госпитализации или через 14 дней после выписки из больницы. Причины ее возникновения могут быть разными: наличием интубации и искусственной вентиляции легких, а также через дополнительные пути - по катетерам внутривенного доступа, капельницам и дренажам.
Внутрибольничная пневмония, как правило, вызвана грамотрицательными возбудителями или более редко - грамположительными бактериями, такими как стафилококк и стрептококк. Кроме того, метициллин-резистентный стафилококк (MRSA) становится все более распространенным. Эти бактерии могут быть антибиотикорезистентными, что затрудняет лечение пневмонии.
Симптомы внутрибольничной пневмонии могут быть разными, но чаще всего это горячка, одышка, дрожь, боли в груди. Для выявления инфекции требуется проведение лабораторных и инструментальных исследований. Критерии клинической диагностики внутрибольничной пневмонии определены в справочных материалах.
В лечении внутрибольничной пневмонии применяются антибиотики, которые должны быть назначены сразу после выявления инфекции. Кроме того, могут применяться дополнительные методы терапии, такие как использование линезолида, против тромбоэмболии. Длительность лечения антибиотиками может быть более 10 дней, в зависимости от течения заболевания и резистентности возбудителей к антибиотикам.
Если внутрибольничная пневмония протекает более тяжело, то нужно обратить внимание на возможность развития осложнений, таких как инфекция крупных бронхов, тромбоэмболия легочной артерии и др. Поэтому очень важно контролировать состояние пациента и проводить необходимые лечебные мероприятия.